Stadiazione del tumore della mammella
La stadiazione del tumore della mammella risulta uno dei criteri più importanti per definire la prognosi e il trattamento più idoneo per la cura di un tumore.
Consiste nella classificazione dell’estensione del tumore sulla base di 3 parametri (TNM): le dimensioni del tumore originale (T), il coinvolgimento dei linfonodi (N) e la presenza di metastasi (M).
Le classificazioni di stadiazione dei tumori sono state sviluppate per comprendere meglio il comportamento clinico di specifici tumori maligni, determinare la prognosi e consentire ai medici e ai loro Pazienti di confrontare i risultati di gruppi simili di Pazienti.
Nella prima parte del 20° secolo, diverse classificazioni di stadiazione sono state sviluppate da medici esperti e organizzazioni professionali.
A partire dal 1943, e per i successivi 10 anni, Pierre Denoix, un chirurgo francese, ha ideato un sistema di stadiazione basato sulle dimensioni del tumore primario, la presenza e l’estensione delle metastasi linfonodali regionali e la presenza o l’assenza di metastasi a distanza.
Il sistema è stato adottato dall’Union for International Cancer Control (UICC) nel 1968 e nel 1977 l’AJCC ha pubblicato il suo primo sistema di stadiazione basato sul concetto TNM.
Dal 1977, l’AJCC ha sviluppato un sistema di stadiazione dettagliato ed esteso che copre lo spettro delle neoplasie umane e lo ha aggiornato numerose volte, man mano che sono diventate disponibili nuove informazioni sul comportamento clinico e sulle strategie di gestione.
Tali aggiornamenti sono stati il risultato di deliberazioni multidisciplinari da parte di team di esperti, inclusi chirurghi, oncologi medici e radioterapisti, patologi, radiologi ed esperti di registri dei tumori, inclusi rappresentanti dell’AJCC e dell’UICC.
Nel 1987, con la pubblicazione della quarta edizione dell’Atlante UICC TNM, le classificazioni UICC e AJCC TNM sono state unificate.
Cosa vuol dire stadiazione del tumore della mammella
“La Stadiazione è un modo per descrivere schematicamente quanto è grande un tumore e quanto si è esteso rispetto alla sede originale di sviluppo” (AIRC).
Tale strategia ci permette di definire lo stadio tumorale necessario per ricevere elementi utili per la prognosi, la definizione e la valutazione della terapia, anche in termini di qualità delle cure.
Il sistema TMN (significato delle lettere)
Il Sistema TMN, universalmente accettato, si fonda sulla valutazione di 3 elementi:
- T (dove T sta per Tumore)
- N (dove N sta per eventuale presenza ed estensione dei Linfonodi Regionali)
- M (dove M sta per presenza o assenza di Metastasi a distanza)
L’ottava edizione di questo sistema di stadiazione, entrata in vigore il 1° gennaio 2018, è l’allontanamento più marcato dalla precedente classificazione di stadiazione: in diversi tipi di tumore (specie quello mammario), il nuovo sistema di stadiazione ha incorporato biomarcatori che modificano la classificazione anatomica TNM.
Tale aggiornata classificazione considera sia una classificazione anatomica (basata sulla estensione anatomica TNM) ed una classificazione prognostica (che comprende oltre la variabile anatomica, anche il grado tumorale, stato dei recettori ormonali e lo stato di HER2).
Nei tumori ER+/HER2- è previsto, in caso di utilizzo di signature prognostica con risultato di basso rischio il cambio di stadio verso uno stadio a migliore prognosi.
TMN – valori di riferimento
A seguire la classificazione clinica e quella patologica (confermate e riportate dalle linee guida Oncologiche più accreditate):
Classificazione Clinica
Tumore primitivo (T):
Tx: tumore primitivo non definibile
T0: non evidenza del tumore primitivo
Tis: carcinoma in situ:
Tis (DCIS) Carcinoma duttale in situ
Tis (Paget) Malattia di Paget del capezzolo non associata con carcinoma invasivo e/o in situ nel parenchima mammario sottostante
T1: tumore della dimensione massima fino a 20 mm
T1mi: microinvasione < 1 mm
T1a: tumore dalla dimensione compresa tra 1 mm e 5 mm (arrotondare misurazioni comprese tra 1.0-1.9 mm a 2 mm)
T1b: tumore dalla dimensione >5 mm e < 10 mm
T1c: tumore dalla dimensione > 10 mm e < 20 mm
T2: tumore superiore a 20 mm ma non superiore a 50 mm nella dimensione massima
T3: tumore superiore a 50 mm nella dimensione massima
T4: tumore di qualsiasi dimensione con estensione diretta alla parete toracica e/o alla cute (ulcerazione o noduli cutanei)
T4a: estensione alla parete toracica (esclusa la sola aderenza/invasione del muscolo pettorale)
T4b: Ulcerazione della cute e/o noduli cutanei satelliti ipsilaterali e/o edema della cute (inclusa cute a buccia d’arancia) che non presenta i criteri per definire il carcinoma infiammatorio
T4c: presenza contemporanea delle caratteristiche di T4a e T4b
T4d: carcinoma infiammatorio
Linfonodi regionali (N):
Nx: linfonodi regionali non valutabili (ad esempio, se precedentemente asportati)
N0: linfonodi regionali liberi da metastasi (agli esami strumentali e all’esame clinico)
N1: metastasi nei linfonodi ascellari omolaterali mobili (livello I-II)
cN1mi: micrometastasi (approssimativamente 200 cellule, deposito maggiore di 0.2 mm, ma nessuno maggiore di 2.0 m)
N2: metastasi nei linfonodi ascellari omolaterali (livello I-II) che sono clinicamente fissi o fissi tra di loro; o in linfonodi mammari interni omolaterali clinicamente rilevabili in assenza di metastasi clinicamente evidenti nei linfonodi ascellari
N2a: metastasi nei linfonodi ascellari omolaterali (livello I-II) fissi tra di loro o ad altre strutture
N2b: metastasi solamente nei linfonodi mammari interni omolterali e in assenza di metastasi nei linfonodi ascellari (livello I-II)
N3: metastasi in uno o più linfonodi sottoclaveari omolaterali (livello III ascellare) con o senza coinvolgimento di linfonodi ascellari del livello I, II; o nei linfonodi mammari interni omolaterali in presenza di metastasi nei linfonodi ascellari livello I-II; o metastasi in uno o più linfonodi sovraclaveari omolaterali con o senza coinvolgimento dei linfonodi ascellari o mammari interni
N3a: metastasi nei linfonodi sottoclaveari omolaterali N3b: metastasi nei linfonodi mammari interni e ascellari N3c: metastasi nei linfonodi sovraclaveari
Metastasi a distanza (M):
Mx: metastasi a distanza non accertabili (ma la diagnostica per immagini non è richiesta per assegnare la categoria M0)
M0: non evidenza clinica o radiologica di metastasi a distanza
cM0(i+): non evidenza clinica o radiologica di metastasi a distanza, ma depositi di cellule tumorali evidenziati mediante biologia molecolare o microscopicamente nel sangue, midollo osseo o in altri tessuti diversi dai linfonodi regionali, di dimensioni non superiori a 0,2 mm in una paziente senza segni o sintomi di metastasi M1: metastasi a distanza evidenziate mediante classici esami clinico e radiologico e/o istologicamente dimostrate di dimensioni superiori a 0,2 mm (pM).
Classificazione Patologica
pT: Tumore primitivo
La classificazione patologica del tumore primitivo corrisponde a quella clinica.
pN: Linfonodi regionali
pNx: i linfonodi regionali non possono essere definiti (ad esempio: non sono stati prelevati o sono stati rimossi in precedenza)
pN0: non metastasi nei linfonodi regionali identificate istologicamente o presenza di sole cellule tumorali isolate (ITC)
Nota: si definiscono cellule tumorali isolate (isolated tumor cell= ITC) piccoli aggregati di cellule non più grandi di 0,2 mm o singole cellule tumorali o un piccolo raggruppamento di cellule con meno di 200 cellule in una singola sezione istologica. Le cellule tumorali isolate possono essere evidenziate con i metodi istologici tradizionali o con metodi immunoistochimici. I linfonodi contenenti solo cellule tumorale isolate sono esclusi dalla conta totale dei linfonodi positivi ai fini della classificazione N, ma dovrebbero essere inclusi nel numero totale dei linfonodi esaminati.
pN0 (i-): non metastasi nei linfonodi regionali all’istologia (con colorazione standard ematossilina eosina), negativo il metodo immunoistochimico
pN0 (i+): presenza di cellule maligne (ITC) nei linfonodi regionali non superiori a 0,2 mm (evidenziate con ematossilina –eosina o con l’immunoistochimica)
pN0 (mol-): non metastasi nei linfonodi regionali istologicamente accertate, RT- PCR (real time- polymerase chain reaction) negativa pN0 (mol+): RT-PCR positiva ma non metastasi nei linfonodi regionali all’istologia o all’immunoistochimica; non identificate ITC
pN1: micrometastasi; o metastasi in 1-3 linfonodi ascellari omolaterali; e/o metastasi (micro- o macro-) nei linfonodi mammari interni omolaterali rilevate con biopsia del linfonodo sentinella ma non clinicamente rilevabili
pN1mi: micrometastasi (aggregato di cellule tumorali contigue di dimensioni superiori a 0,2 mm e/o più di 200 cellule, ma non più grandi di 2 mm)
pN1a: metastasi in 1-3 linfonodi ascellari, includendo almeno una metastasi delle dimensioni massime superiori a 2 mm
pN1b: metastasi nei linfonodi mammari interni, ITC escluse
pN1c: combinazione di pN1a e pN1b pN2: metastasi in 4-9 linfonodi ascellari omolaterali; o in linfonodi mammari interni omolaterali agli esami strumentali in assenza di metastasi nei linfonodi ascellari
pN2a: metastasi in 4-9 linfonodi ascellari, includendo almeno una localizzazione tumorale delle dimensioni massime superiori a 2 mm
pN2b: metastasi clinicamente rilevabili nei linfonodi mammari interni, con o senza conferma istologica, in assenza di metastasi nei linfonodi ascellari
pN3: metastasi in 10 o più linfonodi ascellari omolaterali; o in linfonodi sottoclavicolari (livello III ascellare) omolaterali; o metastasi nei linfonodi mammari interni omolaterali evidenti all’indagine strumentale in presenza di metastasi in uno o più linfonodi ascellari positivi livello I-II; o metastasi in più di 3 linfonodi ascellari e nei linfonodi mammari interni con metastasi microscopiche o macroscopiche evidenziate con biopsia del linfonodo sentinella ma non clinicamente rilevabili; o metastasi nei linfonodi sovraclaveari omolaterali
pN3a: metastasi in 10 o più linfonodi ascellari omolaterali (almeno uno delle dimensioni massime superiori a 2 mm); o metastasi nei linfonodi sottoclavicolari (linfonodi ascellari III livello)
pN3b: pN1a o pN2a in presenza di cN2b (linfonodi mammari interni omolaterali positivi all’analisi strumentale), o pN2a in presenza di pN1b
pN3c: metastasi nei linfonodi sovraclaveari omolaterali
A questa classificazione va aggiunta quella già citata e relativa alle caratteristiche molecolari dei singoli tumori.
Sulla base di tale classificazione è possibile definire alcuni stadi di dimensioni e diffusione del Tumore, condensazione delle Categorie TNM in un numero più ristretto, che vanno in progressione da 0 a 4, vale a dire:
| STADIO | TUMORE | LINFONODI | METASTASI |
|---|---|---|---|
| Stadio 0 | Tis | N0 | M0 |
| Stadio I A | T1 | N0 | M0 |
| Stadio 1 B | T0 – T1 | N1 mi – N1 mi | M0 |
| Stadio II A | T0 – T1 – T2 | N1 – N1 – N0 | M0 |
| Stadio II B | T2 – T3 | N1 – N0 | M0 |
| Stadio III A | T0 – T1 – T2 – T3 – T3 | N2 – N2 – N2 – N1 – N2 | M0 |
| Stadio III B | T4 – T4 – T4 – T4 | N0 – N1 – N2 | M0 |
| Stadio III C | Ogni T | N3 | M0 |
| Stadio IV | Ogni T | Ogni N | M1 |
Gli esami per conoscere lo stadio di un tumore
Al fine di valutare la stadiazione di una neoplasia mammaria sono necessari vari accertamenti medici, tra cui:
- Visita medica comprensiva di raccolta della storia anamnestica ed esame obiettivo
- Esami di laboratorio (generali e\o specifici per singoli organi)
- Esami radiologici: radiografie (tipo mammografie, rx torace, rx bacino ecc.), Risonanza Magnetica (escludere metastasi ossee, cerebrali ecc.), Tac (per valutare neoplasia di base e\o eventuali lesioni secondarie) fino alla moderna PET (Tomografia ad Emissione di Positroni) ecc.
- Esami strumentali tipo ecografie ecc.
- Esami bioptici: mammari e non
Stadiazione del tumore della mammella e terapie
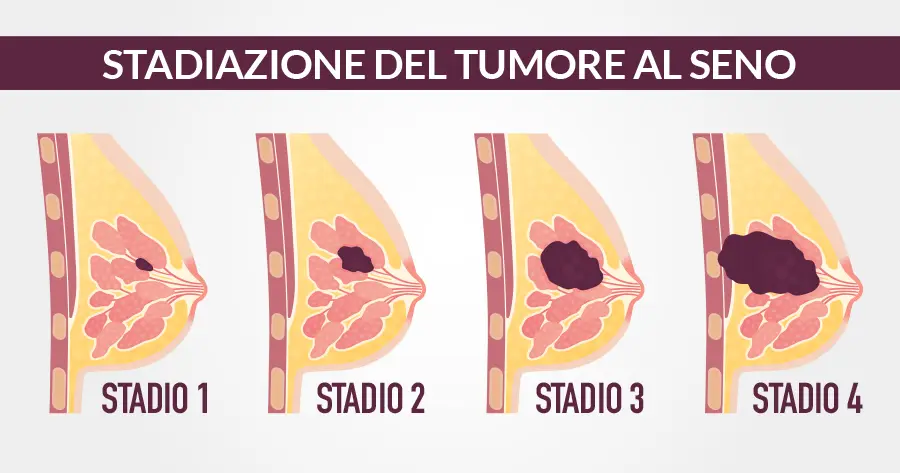
Lo stadio 1 (meno di 2 centimetri senza diffusione metastatiche) viene trattato con la rimozione chirurgica della formazione, che può consistere anche alla sola tumorectomia oppure nella quadrantectomia seguita dalla radioterapia. Solo in casi particolari è indicata la mastectomia. Stadio con tassi di sopravvivenza a 5 anni prossimi al 100 per cento.
Lo stadio 2 comprende tumori fino a 5 centimetri senza diffusione metastatica ma che hanno già raggiunto i linfonodi. La terapia è inizialmente chirurgica (quadrantectomia o mastectomia con o senza svuotamento del cavo orale). A seguire farmaci a bersaglio molecolare o ormonali (a seconda del patrimonio recettoriale posseduto). Stadio con tassi di sopravvivenza a 5 anni prossimi all’85 per cento.
Lo stadio 3 comprende neoplasie che hanno già raggiuto i linfonodi e le zone limitrofe alla neoplasia. La terapia prevede iniziale prevede una chemioterapia neoadiuvante (pre-chirurgica), seguita dalla chirurgia (quadrantectomia o mastectomia con svuotamento del cavo orale) e, successivamente, da terapia ormonale o immunoterapia. Stadio con tassi di sopravvivenza a 5 anni prossimi al 60 per cento circa.
Lo stadio 4 comprende tumori metastatici già diffusi ad altri organi. A seconda delle caratteristiche del tumore e della localizzazione delle metastasi la terapia può comprendere chemioterapia, radioterapia, terapia ormonale, farmaci biologici. Oggi l’aspettativa di vita media è enormemente variabile, pur risultando in crescita favorevole.
Stadio e grado sono la stessa cosa?
Con il termine stadiazione intendiamo quanto sia grande e diffuso il tumore, mentre con grado indichiamo quanto le cellule tumorali siano differenti da quelle normali, intendendo per Grado 1 i casi in cui non risultano particolarmente diverse e per Grado 3 i casi di massima differenza (i casi con Grado 2 presentano caratteristiche intermedie).
Avviso alle utenti
Le informazioni contenute in questa pagina sono solo a scopo informativo e non possono assolutamente sostituire il parere del medico.
Autore: Dr. Gian Carlo Giuliani
Stadiazione del tumore della mammella – Bibliografia
Ultima modifica 1 Agosto 2023
